本文核心观点:
人口老龄化问题严重,亚健康状态增多,按摩保健器具市场发展进入加速阶段;
按摩椅是按摩器具市场第一大品类,市场份额占比50%以上;足部按摩器具其次,份额约为30%,足浴盆最受欢迎,缺乏真正龙头企业;
中国按摩器具市场规模目前仅120亿,渗透率不足1%,对标日韩成熟市场,未来市场规模将突破千亿。
低端按摩椅竞争激烈,中高端按摩椅集中度高,借助共享经济东风,共享按摩椅铺遍全国,中老年消费者教育作用明显;
受中老年消费潜力吸引,小米、网易等互联网巨头进军按摩器具市场,推出按摩椅、足浴盆、理疗仪等数十款产品,和网易相比,小米在按摩器具市场的布局显得更为大胆和激进。
|| 按摩器具成中老年健康消费新热点,按摩椅、足部按摩占据近九成
随着中国人口老龄化持续加速和健康意识日益强化,中老年人的健康消费逐渐由传统的医疗治疗型为主,向预防、保健的健康促进型转变,对养生、保健相关的食各种产品和服务的需求会越来越高。
由于人在进入中年后,人体组织结构发生老化,各部分器官功能逐渐出现障碍,活动能力开始降低,因此按摩服务日益成为中老年人群体的刚需。
以大众点评APP为例,2019年提供按摩服务的商家达到26896家,表明全国范围按摩市场的庞大规模。
此前AgeClub还研究过郑远元修脚房的案例,其在全国开店超过5000家,年收入数十亿元,为中老年人提供按摩占其收入重要比重,说明这一市场能产生独角兽企业。
但许多传统的单体按摩店普遍存在恶意推销和单次服务价格高的问题,与之相比购买按摩器具在家享受按摩服务是一个更为经济划算的选择。
按摩器具可放松肌肉筋骨和紧张的韧带,同时促进血液循环、缓解局部紧张,能够有效满足老年人日常保健要求。
目前按摩器具主要分为两大类:功能全面、性能优越的全功能按摩椅和功能相对单一、但便携灵活的按摩小电器。
按摩椅是按摩器具中市场份额最大、附加值最高的产品种类,但复合化的按摩功能要求使得其制作工艺复杂、技术水平要求高,单价也较高。
按摩小电器只针对身体某一部位进行按摩,其功能相对单一,已形成了针对足部、腿部、腰部、膝盖等不同部位的细分按摩器具市场。
目前各类按摩小电器市场售价多在千元以下,其产品种类繁多、门槛较低、制造技术及工艺流程相对简单,导致产品可替代性强,生命周期短,市场同质化竞争激烈。
AgeClub统计了淘宝商城按摩器具的月销售数据,发现:
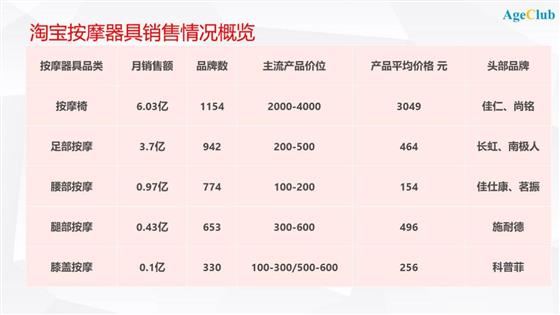
按摩椅是按摩器具线上市场第一大品类,销售额占比达到54%,线上品牌数过千,平均售价已经超过3000元。
足部按摩器具销售额仅次于按摩椅,销售额占比为33%,长虹和南极人贴牌产品占据市场份额前两名,名牌效应明显。
腰部、腿部、膝盖按摩器具合计销售额占比仅为13%,消费者产品认可度较低,相关市场有待进一步开发。
|| 按摩椅家庭渗透率低,比照日韩成熟市场,中国潜在市场千亿
1、中日韩市场分析:中国将迎来按摩椅市场千亿时代
东亚地区深受中国传统养生保健文化影响,加之经济相对较为发达,对按摩文化的接受程度普遍较高。
日本、韩国及我国台湾、香港已经发展成为按摩器具最主要、最成熟的市场。
日本:家庭保有率高专注高端研发生产
日本引入中医理论时间较长、消费者对按摩保健文化拥有较高的认同度,并且日本整体国民收入水平较高及人口老龄化问题严重,长期以来日本一直是按摩椅的最大消费国。
公开数据显示目前日本家庭按摩椅保有量已超过500万台,市场渗透率达到27%。年均销量稳定在40万台左右,销售额约50亿人民币,市场规模相对比较稳定。
目前日本按摩椅市场主要被富士医疗器、松下电机、大东、稻田、三洋五大品牌瓜分。
2000年以后,日本厂商逐步退出了中低端按摩椅等单价较低产品的生产环节,专注于高性能全功能按摩椅的研发与生产,目前其国内市场所需中低端产品主要由中国企业代工。
韩国:十年渗透率提升十倍本土运营+中国代工
自2010年起韩国按摩椅市场进入发展的黄金十年,市场渗透率由低于千分之五提升到目前的10%以上。
2012年以来韩国按摩椅市场年复合增长率接近36%,其中龙头企业Bodyfriend 2012年-2018年营业收入从2亿元增长到近30亿元,目前在韩国全域拥有126家直营门店,市占率达到70%以上。
韩国按摩椅企业大多只从事品牌运营和销售渠道维护,生产一般由中国企业代工。Bodyfriend的国内代工厂商为上市公司荣泰健康,在荣泰健康客户中Bodyfriend业务占比达到30%以上。
中国:产业链齐全,市场需求将迎来快速增长
2000年开始国内企业就已通过设立合资企业或进行OEM、ODM代工承接国际订单的形式为海外按摩器具品牌制造产品。
发展至今我国早已成为全球按摩器具的制造中心,已形成集设计、生产、销售、服务为一体的庞大产业链。
A股上市公司荣泰健康和奥佳华早期也是靠代工起家,后来开始逐步关注自主研发和拓展内销。
虽然我国已成为按摩椅最大的生产基地,但产能大部分用于出口,国内按摩椅市场渗透率仍处于较低水平。
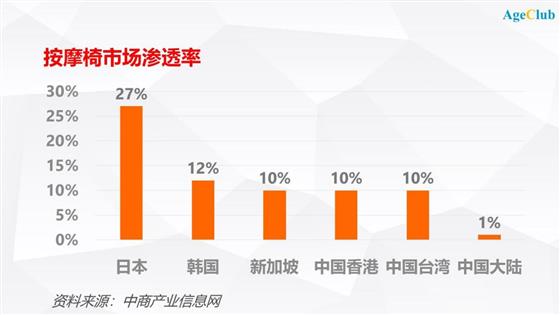
根据中商产业信息网的数据,日本是世界上按摩椅市场渗透率最高的国家,市场渗透率达到 27%;
其次是韩国,渗透率达到 12%;新加坡、中国香港和中国台湾地区按摩椅渗透率也达到10%的水平,而中国大陆地区按摩椅市场渗透率约为1%,与其他地区相比具有明显的差距。
回顾日本与韩国按摩椅市场的发展历史,人口老龄化比例超过10%是一个重要的时间节点。
2019年最新数据我国65周岁以上人口17603万人,占总人口的12.6%,人口老龄化比例与韩国的15.5%接近,低于日本的28.4%,整体程度相当于日本1992年和韩国2014年的水平。
人口老龄化比例超过10%后,韩国按摩椅市场从2009年起进入高速增长期,十年市场渗透率提升十倍;
日本则在1990年后的十年间,按摩椅年需求量从30万台增长至50万台,达到历史需求的峰值。对标日本、韩国,10%的老龄化水平后按摩椅市场均迎来快速发展的重要关口。
除了人口老龄化,居民可支配收入是否达到按摩椅消费关口也是按摩椅市场发展的重要因素。作为对标,韩国按摩椅市场于2012年人均可支配收入达到7万人民币后开始进入快速增长期。
根据国家统计局最新数据,中国2019年中等收入群体已达到4.5亿,北上广深等一线城市人均可支配收入已接近韩国2012年水平。
AgeClub对中国按摩椅的潜在市场空间进行了测算:以中国中等收入以上城镇家庭户数约 1.5 亿户(每户按 3人次算)为基数,若未来成熟阶段市场渗透率达到 10%,即有1500万户家庭购买按摩椅(均价8000元),则对应市场空间将达到1200亿,对比现在存在十倍以上成长空间。
2、借助共享经济东风,共享按摩椅铺遍全国,中老年消费者教育作用明显
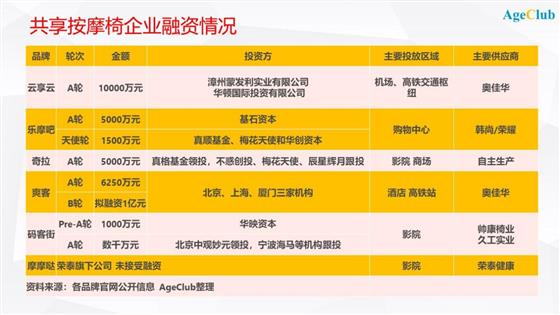
2017年开始,共享按摩椅如雨后春笋般在人们生活中的各类场景出现。购物中心、影院、酒店、KTV、机场、高铁站,有人流的地方就有共享按摩椅。由于共享按摩具备碎片化场景、单次消费价低的优势,很快在大量场所得到铺设拓展。
各大共享按摩椅品牌在全国跑马圈地迅速发展的背后是资本的看好与支持,2017年至今中国共享按摩椅相关企业获投资金额近3亿元,平均每笔投资额超过5000万元。
在共享按摩椅出现之前,由于按摩椅单价昂贵,大众消费者较少有机会接触、体验按摩椅。
共享按摩椅在公众场所的大量出现,使得越来越多的消费者有机会认识并亲身体验按摩椅,从而引发消费或购买欲望,孵化消费者的潜在需求。
根据按摩椅上市公司奥佳华的公告,消费者通过体验共享按摩椅后了解到奥佳华品牌,进而到线下门店完成购买的不在少数。
共享按摩椅出现在各个生活场景,对国内按摩椅市场的消费者教育作用非常显著。居民使用按摩类保健产品的习惯逐渐培养起来,按摩椅消费意识在快速提升。
3、低端按摩椅竞争激烈,中高端按摩椅集中度高
按摩椅的硬件主要包括按摩机芯、导轨、按摩头、电机和皮革,以按摩机芯为核心。按摩机芯简单而言就是按摩椅靠背里的按摩机械手,目前有2D,3D及4D之分,2D机芯可以上下移动和左右调节宽度;
3D机芯除了上下左右外还可以调节前后的伸缩量进而调节按摩的力度;而4D是近两年出现的新的概念,可以实现机械的斜下方向的伸缩。
机芯的不同决定了按摩椅的价格,基本上2D机芯按摩椅价格在4000-8000;3D机芯国产品牌价格在8000以上,进口品牌则都在10000以上;
而很多4000元以下的按摩椅根本没有机芯,只能靠不能移动位置的定点轮实现揉捏。
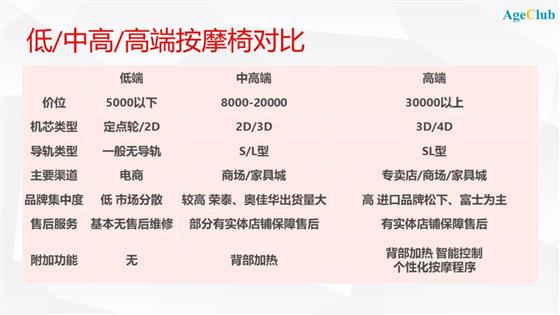
根据按摩椅的价格可将按国内摩椅市场分为低端、中高端和高端市场:
低端市场按摩椅单价五千元以下,主要由国内众多小品牌占领,品牌间差异性不大,市场竞争激烈,且主要为无导轨产品;
中高端市场,单价1-2万元左右,市场集中度较高,国内上市公司荣泰、奥佳华等国产知名品牌出货量较大,主要为3D 产品;
高端市场,单价3万以上,主要是进口高端品牌,如松下、富士等,日本厂商的技术优势主要在于按摩机芯能实现更加细微的动作从而使按摩效果更加贴近人手按摩。
4、电商销售占比不断提升淘品牌抢占按摩椅低端市场
国内按摩椅的传统销售渠道是线下门店和入驻商场和家具城,随着人们的消费习惯逐渐从线下走向线上;
同时年轻人对新鲜事物的接受度更强,按摩椅很多是年轻人为长辈购买,线上销售渠道崛起明显。很多没有生产工厂的轻资产淘品牌也在近些年涌现出来,并迅速占据了低端按摩椅市场。
2017年共享按摩椅投放之后,主流电商平台按摩椅销售额、销售量均呈翻倍增长。根据上市公司荣泰健康的公告,2019年双11期间荣泰在天猫、京东、苏宁等平台的销售额突破1亿大关;
另一家上市公司奥佳华双11全网销售额也超5000万,同比增长超150%;AgeClub的统计数据也显示按摩椅淘宝月销售额达到6.03亿元。
对淘宝的按摩椅销售数据进一步分析我们发现销售额前十品牌大多是轻资产的淘品牌,上市公司荣泰销售额仅排名第九。
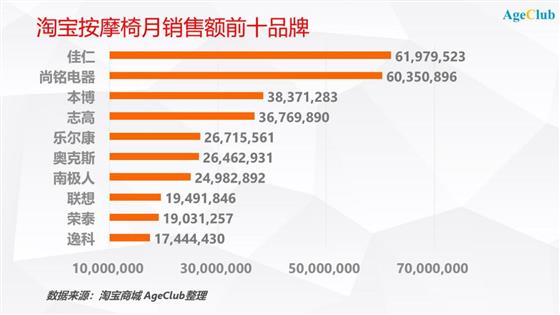
这些淘品牌基本在2010年左右成立,初期以生产按摩垫等按摩小器具为主业,营销渠道也主要是电商。在2017年共享按摩椅引爆按摩椅市场后,以佳仁、尚铭、本博等为代表的厂商迅速杀入这片蓝海市场。
由于没有技术积累和生产能力,它们只能向传统厂商下单代工。与荣泰、奥佳华等大品牌相比,它们的优势在于进入电商市场较早,营销经验丰富;
同时限制于品牌认知度低,它们的产品以低价位为主,正好契合了消费者的尝鲜心理。
在价格上,AgeClub对按摩椅电商销售数据做了销售价格段分析。2000元以下按摩椅销售额占比19%,2000-4000元销售额占比最高达到30%,4000-6000元销售额占比17%。
目前电商平台按摩椅销售以6000元以下的低端产品为主,销量前十的产品平均售价为2796.3元。消费者经过共享按摩椅的习惯培养后,倾向于从低端产品开始尝试。
另外值得注意的是,10000-12000元价格段的中端按摩椅销售额超过了8000-12000元价格段,显示出一定的消费升级趋势。
低端淘品牌按摩椅按摩体验较差而且售后服务难以得到保障,我们预计6000-10000元这个价格档位将成为未来各大厂商竞争最激烈的价位,上市公司荣泰目前已推出售价一万以下的摩摩哒入门级按摩椅来切入电商市场。
|| 足部按摩器具:足浴盆最受欢迎,缺乏真正龙头企业
足部按摩器是近年市场上新兴的一种按摩仪器,通过对人体足部众多穴位的按摩起到促进血液循环、增进新陈代谢的效果。
足部按摩器具市场处于发展初期,当前厂商众多,还没有形成真正的龙头企业。但在前文的电商数据分析中,足部按摩器械的销售额排名第二,显示出很强的发展潜力。
目前市售足部按摩器具大致可分为三类:
磁石类:主要是将不同性质的磁石镶嵌于平面板上,形成凹凸不平的表面,从而对人体的脚部进行自然的凹凸按摩和物理放射按摩。
气泡类:气泡类按摩主要表现形式就是现在广泛流行的足浴盆,在足浴的同时利用机器产生蒸汽,通过不断翻腾的气泡和按摩珠对脚底进行按摩。
机械类:主要是利用不断旋转的滚轴对脚部进行纯机械按摩。
AgeClub对淘宝足部按摩器具的销售情况进行了统计分析,发现足浴盆、泡脚桶等气泡类产品是目前最受欢迎的足部按摩器具,在销售额上占据绝对优势。
我们认为原因主要在于足浴作为一种保健养生方法深入人心,足浴盆在泡脚的同时可以按摩,实现了功能的叠加。
我们对淘宝足浴盆月销售情况进行了统计分析,发现了一个有意思的现象:销售额前二的品牌分别是长虹和南极人。
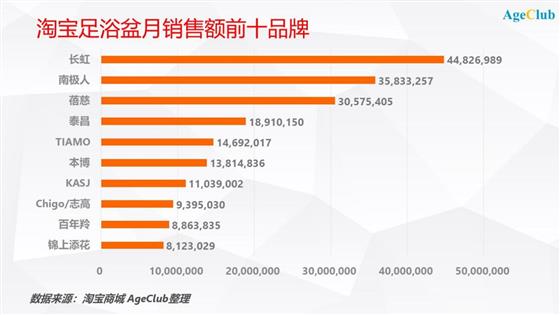
南极人从2008年开始提出“品牌授权”的商业模式,关闭自营工厂。目前市面上销售的南极人品牌全是贴牌,而且在电商品台上经销商只需缴纳10万元授权保证金就可以开一家“认证”的南极人店铺。
在长虹的官网产品序列中我们同样没有找到足浴盆这个品类,显然淘宝销售的也是贴牌产品。

长虹和南极人品牌的足浴盆能够占据销售额前两名,说明消费者对这些名牌的信任度较高。但我们同时注意到在上述品牌足浴盆的评论区中有大量消费者表示产品质量不如预期,各种投诉平台和网络上包括足浴盆在内的“南极人”产品也屡因质量问题被曝光投诉。
长虹、南极人通过授权贴牌的形式进入足浴盆市场,本身有利于足部按摩器具市场的发展,减少消费者的购买顾虑。但我们遗憾地看到它们对代工厂的资质和产品质量控制明显不够严格,长期以往只会透支消费者对该品牌的信任。
这样不管对长虹和南极人的商誉或者足浴盆市场的发展都没有任何好处,按摩器具市场需要一个为消费者提供质量过硬产品的龙头企业来加速优胜劣汰的进程。
|| 小米、网易纷纷入局,按摩器具市场迎来巨头
AgeClub在研究中发现,小米、网易等互联网巨头已经意识到中老年按摩器具市场的潜力并开始积极进入。
它们都选择了一个很符合自己定位的策略,就是互联网巨头手上的用户主要还是80后、90后为主,它们了解这群用户,所以就从这个群体的孝心需求来切入。
以网易在旗下电商平台网易严选上推出的智能按摩椅为例,售价8999元,定位中高端。
在宣传上网易着力凸显了按摩椅的家庭属性和针对父母风湿骨痛的热敷按摩功能。“照顾好一家人,一台按摩椅就够”,这样的宣传标语能真真切切地打动想孝敬父母的子女。
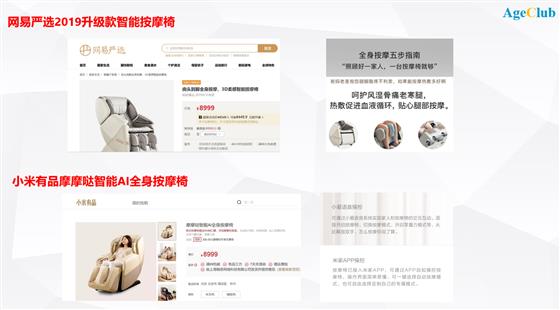
网易的数据显示,这款售价8999的按摩椅推出之后2018年销售额便突破千万,网易在2019年趁势推出了全新升级款,继续加大在按摩椅市场的投入。
和网易相比,小米在按摩器具市场的布局显得更为大胆和激进。
在小米旗下精品生活电商平台小米有品上我们看到按摩椅产品多达7款,价位从2199到8999元,显然低端和中端按摩椅市场小米都不想放过,这也符合小米主打性价比的企业策略。
而且除了按摩椅,小米有品上还有很多针对足部、膝盖、腰椎等部位的按摩器具,总共达到数十款。

在产品层面,小米的产品加入了很多特色功能。比如摩摩哒按摩椅有蓝牙音乐、语音操控和米家APP操控,这些功能将小米按摩椅与传统按摩椅区别开来,更适合智能化的家居潮流。
小米按摩椅的定制功能得益于小米与荣泰健康子公司摩摩哒的深度合作,售价8999的智能按摩椅在小米有品众筹5天就突破400万,对按摩椅厂商而言这毫无疑问是一个新的营收增长点。
互联网巨头负责产品设计方案和营销渠道,按摩器具厂商负责深度定制有针对性的产品,我们预计这样的合作在未来的国内按摩器具市场应该会越来越多。
休息一下~~

